(Temps de lecture : 10 minutes)
Sommaire
- Santé sexuelle : de quoi parle-t-on ?
- Le cadre public en France : stratégie nationale et textes structurants
- Ce qui existe aujourd’hui : panorama des volets et des dispositifs en France
- Éducation / information : EVARS et ressources associées
- Violences sexistes et sexuelles : prévention, repérage, orientation, réponse publique
- Santé sexuelle et reproductive : contraception, IVG et repères d’organisation de l’accès
- VIH/IST : un volet important, intégré et proportionné
- ESSMS / handicap : vie affective et sexuelle (VAS) et repères de cadre
- Structures et points d’accès de proximité : des dispositifs complémentaires et des “portes d’entrée” multiples
- Publics prioritaires des politiques de santé sexuelle : qui sont-ils et pourquoi ?
- Pourquoi l’échelle territoriale devient stratégique en santé sexuelle
- De la politique publique globale à l’action au plus près des territoires
Santé sexuelle : de quoi parle-t-on ?
Définition de référence (OMS) : une approche positive, non stigmatisante
Au sens de l’Organisation mondiale de la santé (OMS), la santé sexuelle renvoie à un état de bien-être en lien avec la sexualité. Elle ne se réduit pas à l’absence de maladie. Elle implique une approche positive et respectueuse de la sexualité et des relations sexuelles, ainsi que la possibilité de vivre des expériences agréables et sûres, sans coercition, discrimination ni violence. Elle suppose enfin que les droits des personnes soient respectés, protégés et effectifs.
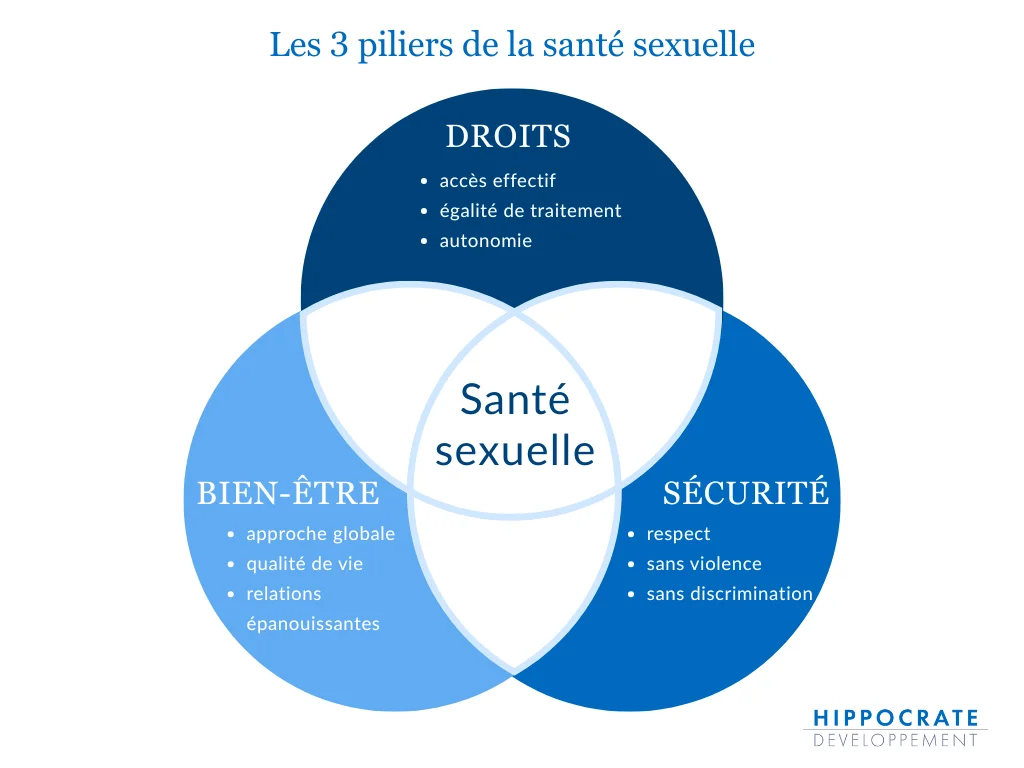
Les 3 piliers : droits / bien-être / sécurité
On peut résumer la définition OMS autour de trois piliers complémentaires : les droits, le bien-être et la sécurité. Ensemble, ils permettent de comprendre pourquoi la santé sexuelle relève d’une approche positive et globale, et pas d’un seul enjeu sanitaire.
Le pilier droits rappelle que la santé sexuelle dépend de l’accès effectif à l’information, aux ressources et aux services, ainsi que du respect de l’égalité de traitement et de l’autonomie des personnes. Il inclut aussi le droit au consentement et, plus largement, le respect de l’intégrité et des choix de chacun·e, dans un cadre exempt de coercition. La notion de santé sexuelle renvoie ainsi à des conditions collectives : droits reconnus, droits accessibles, droits réellement exercés.
Le pilier bien-être insiste sur une approche globale : la santé sexuelle ne se limite pas à l’absence de maladie. Elle renvoie aussi à la qualité de vie, à la dimension relationnelle et à la possibilité de vivre sa sexualité de manière respectueuse, libre et satisfaisante.
Enfin, le pilier sécurité souligne une condition centrale : la santé sexuelle suppose des expériences sans coercition, sans discrimination et sans violence. Cette dimension ancre la santé sexuelle dans une perspective de protection et de sécurisation des environnements, au-delà des seuls messages de prévention.
Un périmètre global : ce que recouvre la santé sexuelle en France (SNSS 2017–2030)
Dans les représentations, la santé sexuelle est souvent ramenée — historiquement et encore aujourd’hui — au seul champ du VIH et des infections sexuellement transmissibles (IST). Ce raccourci est aussi un héritage de l’épidémie de sida des années 1980, qui a mis sur le devant de la scène internationale des questions jusque-là largement reléguées à la sphère intime, notamment autour des sexualités et des populations d’abord fortement touchées (dont les hommes ayant des relations sexuelles avec des hommes). Ce cadrage reste compréhensible au regard du poids des politiques de lutte contre le VIH/IST, mais il ne reflète pas le périmètre retenu par les cadres actuels.
En France, à l’instar de l’OMS, la Stratégie nationale de santé sexuelle 2017–2030 (SNSS), qui constitue le document-cadre de référence, inscrit la santé sexuelle dans une approche plus globale, qui articule plusieurs dimensions complémentaires de politique publique. Elle couvre notamment :
- L’information, l’éducation et la promotion de la santé sexuelle (dont l’éducation à la vie affective et relationnelle et à la sexualité, selon les cadres dédiés) ;
- La santé sexuelle et reproductive, incluant des enjeux comme la contraception et l’IVG, appréhendés sous l’angle de l’accès et des parcours ;
- La prévention et la prise en compte des violences, en cohérence avec les politiques publiques de protection et d’accès aux droits ;
- La lutte contre le VIH, les IST et les hépatites, comme un volet important, intégré dans un périmètre plus large ;
- La réduction des inégalités et des discriminations et, plus largement, la prise en compte des obstacles d’accès (non-recours, qualité de l’accueil, continuité), qui conditionnent l’effectivité des droits en santé sexuelle.
Cette approche permet de comprendre la santé sexuelle comme une politique publique transversale : elle touche à la prévention, mais aussi à l’accès, aux droits, à la sécurité et à l’organisation des réponses sur les territoires.
Le cadre public en France : stratégie nationale et textes structurants
La SNSS 2017–2030 : à quoi sert ce document-cadre, concrètement
En France, la Stratégie nationale de santé sexuelle 2017–2030 (SNSS) est un document de cadrage de l’action publique. Elle fixe une trajectoire nationale, des priorités et une logique d’intervention, en réunissant sous un même cadre des sujets qui relèvent, dans la réalité, de champs et d’acteurs différents (santé, éducation, social, justice, médico-social, associations, collectivités, etc.).
Son apport principal est de poser un cadre commun :
- une vision d’ensemble (périmètre et finalités), qui sert de référence aux acteurs ;
des axes d’action et des objectifs, qui permettent de structurer les politiques et programmes ; - une attention explicite aux inégalités d’accès et aux obstacles (non-recours, discriminations), qui conditionnent l’effectivité des droits ;
- et un besoin de déclinaisons (régionales et locales) adaptées aux réalités des territoires — point que l’on retrouve ensuite dans l’évolution des textes de coordination.
Repères réglementaires : ce qui encadre l’action (et ce que cela change)
Au-delà de la stratégie nationale, plusieurs textes structurent le cadre opérationnel et institutionnel.
a) 2018 — EICCF : des structures d’accueil, d’information et d’accompagnement
Le décret n°2018-169 du 7 mars 2018 précise les missions des Établissements d’information, de consultation ou de conseil familial (EICCF). Il inscrit noir sur blanc des missions liées à la vie affective, relationnelle et sexuelle : information sur les droits, accompagnement, éducation dans une approche “globale, neutre et bienveillante”, prévention des violences, respect des orientations sexuelles et des identités de genre, prise en compte des personnes vulnérables, etc.
b) 2024 — Coordination : création des CoReSS à l’échelle régionale
Le décret n°2024-670 du 3 juillet 2024 a créé les Comités de coordination régionale de la santé sexuelle (CoReSS) et fixé leurs modalités de compétence territoriale et de fonctionnement (un ou plusieurs CoReSS par région, territoire de référence défini par le directeur général de l’ARS).
Le texte s’inscrivait dans une évolution de la gouvernance existante : il visait les comités régionaux auparavant centrés sur la coordination de la lutte contre le VIH et les IST (CoReVIH) et prévoyait une période transitoire. Les mandats alors en cours pouvaient être prorogés jusqu’à la mise en place des CoReSS, au plus tard au 15 mars 2025. Autrement dit, le cadre prévoyait que les CoReSS remplacent à terme les CoReVIH, en élargissant le périmètre de coordination au champ plus global de la santé sexuelle.
c) 2025 — Modalités et cahier des charges : composition, fonctionnement, missions attendues
L’arrêté du 31 janvier 2025 précise la composition, la nomination, le fonctionnement des CoReSS et porte leur cahier des charges. Il rappelle notamment l’exigence d’une représentation équilibrée des collèges, la prise en compte des différentes composantes de la santé sexuelle et des populations les plus vulnérables. Il prévoit aussi des attendus de suivi, dont la transmission d’un rapport d’activités (avant le 15 avril de l’année N+1) à l’ARS et à la DGS (Direction générale de la santé).

Du cadre national à la mise en œuvre : ce qui se joue dans les territoires
Les textes nationaux posent un cadre et organisent une coordination à l’échelle régionale, mais ils ne définissent pas un modèle unique de mise en œuvre locale. La déclinaison dépend nécessairement des réalités de terrain : répartition et accessibilité des dispositifs, présence d’acteurs, priorités de santé publique, publics les plus concernés et modalités de coopération entre secteurs (santé, social, éducation, justice, médico-social, associations, collectivités).
Autrement dit, l’enjeu n’est pas seulement de “déployer” un cadre, mais de rendre effectifs ses objectifs à des mailles plus fines que la région. C’est cette part d’adaptation — département, intercommunalités, communes et écosystème local — qui explique pourquoi la santé sexuelle devient progressivement un sujet de pilotage territorial : pour limiter les angles morts, éviter les redondances et ajuster l’intensité des actions aux besoins locaux, sans réduire le périmètre de la santé sexuelle à un seul volet.
Ce qui existe aujourd’hui : panorama des volets et des dispositifs en France
Éducation / information : EVARS et ressources associées
L’éducation à la vie affective et relationnelle, et à la sexualité (EVARS) constitue un volet important, notamment en milieu scolaire. Le cadre de référence rappelle que l’éducation à la sexualité est obligatoire depuis 2001 (au moins trois séances annuelles) et situe l’EVARS dans une logique éducative plus large, mobilisant l’ensemble de la communauté éducative.
En 2025, un nouveau programme formalise les principes, finalités et contenus attendus selon les âges, en articulant des dimensions biologiques, psycho-émotionnelles et juridiques/sociales.
En parallèle, des analyses institutionnelles (par exemple l’avis et rapport du CESE) ont produit des constats et recommandations sur les conditions de mise en œuvre (effectivité, accompagnement, ressources) de l’EVARS.
Violences sexistes et sexuelles : prévention, repérage, orientation, réponse publique
La santé sexuelle inclut une dimension centrale de sécurité, ce qui renvoie directement aux politiques publiques de prévention et de lutte contre les violences sexistes et sexuelles (VSS). Des publications institutionnelles consolident des repères et des données, et rappellent le caractère systémique de ces violences ainsi que l’existence de dispositifs d’aide et d’orientation.
À l’échelle nationale, la Miprof (Mission interministérielle pour la protection des femmes contre les violences et la lutte contre la traite des êtres humains) diffuse des synthèses, des repères et des ressources (dont des kits de formation) visant à outiller les acteurs concernés (accueil, orientation, prise en charge).
Santé sexuelle et reproductive : contraception, IVG et repères d’organisation de l’accès
La santé sexuelle recouvre aussi des enjeux de santé sexuelle et reproductive, dont la contraception et l’interruption volontaire de grossesse (IVG).
Les données publiques permettent d’objectiver l’activité et certaines tendances. Par exemple, la DREES indique qu’en 2024, 251 270 IVG ont eu lieu en France, et que la méthode médicamenteuse représente 80 % des IVG.
La même source met en évidence des disparités territoriales marquées des taux de recours, ce qui constitue un point d’attention lorsqu’on parle d’effectivité de l’accès dans les territoires.
VIH/IST : un volet important, intégré et proportionné
Le VIH et les IST restent un volet majeur des politiques de santé sexuelle, mais ils s’inscrivent dans un périmètre plus large (droits, bien-être, sécurité, éducation, violences, santé reproductive, etc.). Les publications de Santé publique France permettent de disposer d’indicateurs récents.
À titre d’exemple, le “Bilan 2024” indique que la cascade de soins VIH en 2023 témoigne de progrès importants, tout en soulignant une stabilisation de l’incidence (environ 3 400 contaminations depuis 2023) et la persistance d’enjeux d’accès et d’adaptation aux besoins des populations et des territoires les plus exposés.
Le même document rappelle aussi le rôle des centres gratuits d’information, de dépistage et de diagnostic des infections (CeGIDD) dans le dépistage et la prise en charge associée, en complément des autres offres.
ESSMS / handicap : vie affective et sexuelle (VAS) et repères de cadre
Dans les établissements et services sociaux et médico-sociaux (ESSMS), on parle souvent de vie affective et sexuelle (VAS) ou de vie intime, affective et sexuelle (VIAS) pour désigner un champ qui recoupe des enjeux de santé sexuelle, mais aussi d’autonomie, de droits, de prévention des violences et de conditions d’accompagnement. La Haute Autorité de Santé a publié des repères visant à clarifier le périmètre, les principes (dignité, autonomie, consentement, protection) et les conditions d’un accompagnement respectueux.
En 2026, un Plan d’actions 2026–2027 pour la vie intime, affective et sexuelle des personnes en situation de handicap et contre les violences vient compléter ce cadre en affirmant trois constats majeurs : des obstacles persistants d’accès à une information adaptée, des difficultés d’accès à la santé sexuelle “de droit commun”, et une exposition accrue aux violences, notamment sexuelles. Ce plan met aussi en avant une logique de co-construction (personnes concernées, associations, ARS, professionnels, administrations) et d’articulation avec la SNSS.
Enfin, il donne également des repères concrets sur des dispositifs et ressources déjà présents ou renforcés, par exemple les centres ressources Intimagir (présents dans toutes les régions, avec missions d’écoute, information et orientation) et le recours à des démarches d’accessibilité (FALC, communication alternative et améliorée).
Structures et points d’accès de proximité : des dispositifs complémentaires et des “portes d’entrée” multiples
Au-delà des dispositifs “de droit commun” (médecine de ville, établissements de santé), il existe des structures spécialisées qui participent à la mise en œuvre de la santé sexuelle, avec des missions complémentaires.
Dans son rapport sur l’organisation des structures de prévention et de prise en charge en santé sexuelle, l’IGAS décrit notamment trois ensembles structurants :
- les CeGIDD (Centres gratuits d’information, de dépistage et de diagnostic), habilités par les ARS, avec des missions centrées sur prévention, dépistage, diagnostic et prise en charge ambulatoire des IST/VIH/hépatites ;
- les CPEF (centres de planification et d’éducation familiale) – souvent renommés dans les usages territoriaux en “centres de santé sexuelle” – relevant de la compétence des départements depuis la décentralisation, avec des missions de planification familiale, conseil conjugal et familial, information, contraception, IVG médicamenteuse, accueil des personnes victimes de violence ;
- et les EVARS (espaces de vie affective, relationnelle et sexuelle), identifiés comme une offre de proximité autour de l’accompagnement et de la prévention.
À ces structures s’ajoutent des acteurs associatifs, qui constituent souvent des portes d’entrée de proximité : accueil, information, médiation, actions “d’aller-vers”, et orientation vers les dispositifs de prévention ou de soins lorsque c’est nécessaire. Selon les publics et les contextes, l’association peut être perçue comme plus accessible (proximité, confiance, effets de réseau), ce qui en fait un point d’appui utile pour réduire certains obstacles d’accès. La SNSS et les cadres de coordination récents inscrivent cette logique partenariale en mentionnant le rôle des acteurs associatifs dans l’écosystème de santé sexuelle.
Ce panorama met en évidence un point clé : il n’existe pas une porte d’entrée unique, mais une pluralité de ressources et d’acteurs, qui se superposent et se complètent selon les territoires. Cela renforce l’enjeu, pour les acteurs institutionnels et territoriaux, de reconnaître ces complémentarités et de sécuriser les articulations entre structures publiques, dispositifs spécialisés et associations, afin de limiter les “trous dans la raquette” et les redondances.
Publics prioritaires des politiques de santé sexuelle : qui sont-ils et pourquoi ?
Pourquoi parler de “publics prioritaires”
Identifier des publics prioritaires ne revient pas à réduire la santé sexuelle à des “comportements” ou à des catégories figées. Il s’agit plutôt de reconnaître que, selon les situations, certaines personnes sont davantage exposées à des risques (infectieux, violences, atteintes aux droits) et/ou rencontrent plus souvent des obstacles d’accès : difficulté à obtenir une information fiable, non-recours, expériences de discrimination, ruptures de parcours, éloignement géographique, barrières linguistiques, contraintes administratives, etc.
Dans la Stratégie Nationale, cette logique est cohérente avec une approche globale : viser l’effectivité des droits et la réduction des inégalités suppose de prendre en compte les contextes d’accès, les discriminations et les vulnérabilités, en évitant toute stigmatisation.
Publics prioritaires : repères et spécificités d’accès
Dans les politiques publiques de santé sexuelle, plusieurs publics sont régulièrement identifiés comme prioritaires, parce qu’ils peuvent cumuler expositions plus élevées sur certains volets et/ou obstacles d’accès à la prévention, au dépistage, aux soins, à la protection et aux droits.
- Jeunes (15–24 ans) : enjeux d’accès à une information fiable, d’effectivité de l’EVARS, de prévention des violences et de repérage/orientation vers des ressources adaptées.
- Hommes ayant des relations sexuelles avec des hommes (HSH) : besoins d’accès à une prévention et à un dépistage adaptés, et attention aux obstacles d’accès (stigmatisation, discriminations, qualité de l’accueil).
- Personnes transgenres : enjeux d’égalité de traitement et de non-discrimination, avec un impact direct sur le recours aux services et la continuité des parcours.
- Travailleurs/travailleuses du sexe (personnes en situation de prostitution) : cumul possible d’expositions et d’obstacles d’accès (stigmatisation, conditions de vie), d’où l’importance d’une approche centrée sur l’accès effectif et la sécurité.
- Usagers de drogues injectables : besoins spécifiques de prévention et d’accès aux ressources, en articulation avec les dispositifs de réduction des risques et d’accompagnement.
- Personnes placées sous main de justice : contraintes d’accès liées au contexte d’intervention (milieu fermé/ouvert) et besoin d’articulation entre institutions pour garantir l’effectivité des droits et l’accès aux ressources.
- Populations migrantes : obstacles potentiels d’accès (droits, langue, information, continuité), et risque majeur de non-recours ; l’enjeu est de sécuriser l’accès, l’accueil et l’orientation.
- Personnes en situation de précarité : obstacles matériels et organisationnels (accès, continuité, non-recours), avec un enjeu d’adaptation des modalités d’accueil et d’orientation.
Il ne s’agit en aucun cas de “hiérarchiser la valeur” des publics ni de réduire la santé sexuelle à ces seuls groupes. Ces repères servent à mieux comprendre où se concentrent les obstacles et pourquoi l’action publique doit veiller à l’effectivité des droits, à la sécurité et à l’accès sur l’ensemble des territoires.

Ce que cela implique pour l’organisation locale
Ces publics prioritaires constituent une grille de lecture utile pour les territoires : ils rappellent que l’effectivité d’une politique de santé sexuelle dépend aussi de la capacité à réduire les obstacles d’accès (information, accueil, orientation, continuité, non-discrimination, sécurité).
Concrètement, cela renvoie à des questions d’organisation :
- la lisibilité des points d’accès (où s’adresser, à quelles conditions) ;
- la qualité de l’accueil et l’égalité de traitement, qui conditionnent le recours ;
- la continuité entre acteurs et secteurs (santé, social, éducation, justice, médico-social, associations), afin d’éviter les ruptures de parcours, en particulier lorsque plusieurs obstacles s’additionnent.
Pourquoi l’échelle territoriale devient stratégique en santé sexuelle
Du cadre national à l’effectivité : pourquoi l’accès varie selon les territoires
Même avec un cadre national commun, l’effectivité de la santé sexuelle dépend de conditions d’accès très concrètes, qui ne sont pas réparties de façon homogène. Ce qui varie, ce n’est pas seulement l’existence de droits ou de dispositifs, mais la capacité réelle d’un territoire à rendre accessibles, compréhensibles et mobilisables les différentes composantes de la santé sexuelle.
D’abord, les portes d’entrée ne sont pas présentes partout avec la même densité ni les mêmes organisations. L’IGAS décrit un paysage composé de dispositifs multiples (CeGIDD, centres de planification/centres de santé sexuelle, EVARS et autres ressources), portés par des acteurs différents. Cette diversité produit des configurations territoriales variables, qui influencent directement la lisibilité de l’offre et l’accès effectif.
Ensuite, l’accès dépend aussi des modalités de prise en charge et d’obstacles souvent moins visibles : non-recours, difficultés à comprendre les droits et les ressources, barrières linguistiques ou administratives, expériences de discrimination ou de mauvais accueil, contraintes matérielles. Les données DREES sur l’IVG montrent, par exemple, des évolutions d’organisation et des disparités géographiques de recours, qui éclairent ces différences d’effectivité. De son côté, le Défenseur des droits rappelle que l’existence formelle d’un droit ne garantit pas son exercice effectif.
Des échelons complémentaires : national, régional, infra-régional
La santé sexuelle se déploie à plusieurs échelles qui sont complémentaires, parce qu’elles n’agissent pas sur les mêmes leviers. L’échelon national fixe un cadre commun (périmètre, principes, priorités), et permet d’éviter une lecture trop étroite du sujet. Il donne aussi un référentiel partagé aux acteurs, quel que soit le territoire, pour inscrire la santé sexuelle dans une approche globale.
L’échelon régional joue un rôle de structuration et d’articulation : il permet de coordonner des acteurs dont les périmètres dépassent souvent un seul bassin de vie, de soutenir une cohérence d’ensemble et d’organiser un suivi à ce niveau. C’est dans ce cadre que les textes récents ont institué les CoReSS et précisé ses modalités de fonctionnement, ancrant ainsi la santé sexuelle dans une gouvernance régionale formalisée.
Enfin, les échelons infra-régionaux (département, intercommunalités, communes) sont essentiels pour l’effectivité : c’est à cette maille que se jouent l’accessibilité concrète des ressources, la proximité avec les lieux de vie, et l’adaptation de l’intensité des actions aux besoins de la population (publics prioritaires, obstacles d’accès, réalités locales), tout en conservant une vision d’ensemble. L’enjeu n’est donc pas de choisir “le bon niveau”, mais d’articuler cadre commun, coordination régionale et adaptation de proximité.

Une prise de conscience et une montée en puissance des actions de proximité : la plus-value de l’écosystème local
La plus-value des échelons de proximité (département, intercommunalités, communes et bassins de vie) tient d’abord à un fait simple : c’est à cette maille que l’on peut réduire concrètement les obstacles d’accès. La proximité permet d’agir sur des déterminants très pratiques de l’effectivité : lieux accessibles, horaires, information compréhensible, accueil, orientation, continuité. C’est aussi à cette échelle que l’on observe et traite le non-recours, en identifiant les situations où des droits existent mais ne se traduisent pas en accès réel (barrières sociales, administratives, linguistiques, expériences de discrimination, etc.).
Ensuite, la proximité apporte une valeur ajoutée en prévention et promotion parce qu’elle se déploie au plus près des lieux de vie et des publics : établissements scolaires et structures jeunesse, associations, centres sociaux, lieux d’accueil, etc. Cette action de proximité complète les campagnes nationales : elle rend possible une prévention “située”, adaptée aux besoins repérés sur le territoire, notamment pour les publics prioritaires. Dans la pratique, cela s’appuie sur des portes d’entrée locales déjà structurées. Les exemples de centres de santé sexuelle à l’échelle départementale, avec des lieux de consultation répartis dans plusieurs communes, illustrent cette logique de maillage et d’accès de proximité (exemple avec le département du Pas-de-Calais)
Enfin, l’échelon de proximité est déterminant sur le versant soins / dépistage / accompagnement, parce qu’il organise l’accès effectif aux ressources et la continuité dans les parcours. Les CeGIDD, par exemple, sont des points d’accès localisés ; les annuaires et cartographies publiés par les ARS rendent visibles ces ressources à l’échelle des territoires et contribuent à la lisibilité du recours. Plus largement, l’IGAS montre que la santé sexuelle repose sur des dispositifs multiples et que la réponse “effective” se construit par la combinaison de ressources complémentaires. La maille de proximité est précisément celle où cette combinaison peut être rendue opérationnelle : articulation des portes d’entrée, orientation vers la bonne ressource, limitation des ruptures et couverture des “angles morts”.
De la politique publique globale à l’action au plus près des territoires
Au terme de ce panorama, un enseignement ressort : la santé sexuelle n’est pas un “sujet” unique mais une politique publique globale, structurée par un cadre national et des textes qui organisent l’action. Cette architecture permet de tenir ensemble des volets qui relèvent à la fois de la santé, de l’éducation, de la protection contre les violences et de l’accès aux droits.
Ce que montre aussi l’existant, c’est que l’enjeu central n’est pas tant l’absence d’outils ou d’acteurs, mais davantage l’effectivité. On constate qu’à cadre commun, l’accès réel varie selon les territoires, parce que l’offre et les portes d’entrée ne se répartissent pas partout de la même manière, et parce que certains obstacles pèsent davantage sur des publics prioritaires. C’est là que la lecture “multi-échelles” prend tout son sens : national et régional structurent et donnent un cadre ; les mailles de proximité permettent d’ajuster l’intensité des actions aux besoins des populations, sans réduire la santé sexuelle à un seul volet.
Autrement dit, le pilotage territorial en santé sexuelle ne consiste pas à “faire plus”, mais à rendre cohérente une politique globale au regard des réalités locales : quels publics sont les plus concernés, quelles ressources existent, quels angles morts persistent, et comment renforcer l’accès effectif (prévention, promotion, dépistage/soins, protection) dans un cadre commun.
Quand la santé sexuelle mobilise beaucoup d’acteurs et de portes d’entrée, le problème n’est pas le manque d’initiatives. C’est l’absence de lecture partagée : qui couvre quoi, pour quels publics, sur quelles zones, avec quelles articulations. Résultat : des redondances ici, des zones blanches là, et une difficulté à prioriser sans réduire le périmètre.
L’enjeu consiste alors à objectiver l’existant, clarifier les rôles et prioriser des actions à la bonne maille territoriale, pour renforcer l’accès effectif et l’équité sur le territoire.
Hippocrate Développement vous accompagne pour construire cette lecture partagée, sécuriser les articulations entre acteurs et soutenir une action cohérente en santé sexuelle, au plus près des besoins. Contactez-nous pour passer à l’action sans plus attendre.


